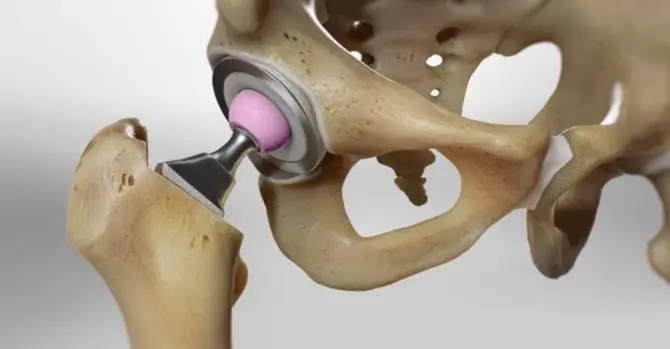
О показаниях к операции, рисках осложнений, реабилитации и профилактике заболеваний тазобедренного сустава Коротко про рассказал кандидат медицинских наук, ортопед-травматолог Виталий Подгаецкий.
Что убивает сустав: менопауза, остеопороз, переохлаждение и высокие нагрузки
- Виталий Михайлович, кому и по каким показаниям нужна замена тазобедренного сустава?
- Это нужно не только пожилым женщинам, но и пожилым мужчинам. Да и не только пожилым, порой в операции нуждаются люди среднего и совсем молодого возраста. Все зависит не от лет, а от патологии.
Протезирование необходимо, если есть показания - патология тазобедренного сустава, ограничения движений, такие заболевания как деформирующий артроз тазобедренного сустава (приобретенный вследствие врожденной дисплазии тазобедренного сустава, которая затем перешла в диспластический коксартроз).
У молодых людей чаще всего показанием является асептический некроз головки бедренной кости. Сегодня многие военные обращаются с асептическим некрозом или аваскулярным некрозом. Он встречается у молодых парней даже 25-27 лет.
- А из-за чего появляется асептический некроз?
- Вследствие нарушения кровообращения. Асептический некроз - это, по сути, инфаркт ткани, то есть нарушение кровообращения в головке кости, что и вызывает этот “инфаркт”.
У молодых парней он случается от перегрузки: они носят на себе до 40 килограммов различного снаряжения плюс оружие, переохлаждение, пиковые нагрузки. Сильные переохлаждения - это стресс. Все это приводит к нарушению кровообращения и вызывает асептический некроз.
Что касается пожилых женщин, самой частой причиной эндопротезирования являются переломы шейки бедра.
- У пожилых женщин такая проблема связана с менопаузой?
- Да, постменопаузальный остеопороз. Шейка бедра становится хрупкой, да и в целом все кости становятся более ломкими, плотность костной ткани снижается. Поэтому чаще всего в пожилом возрасте основанием для эндопротезирования являются именно переломы шейки бедренной кости.
- А почему эта проблема также характерна для пожилых мужчин, ведь у них нет менопаузы?
- У мужчин нет менопаузы, но вследствие возрастных изменений снижается нагрузка на кости - и, как следствие, у мужчин развивается остеопороз. Просто он возникает в более позднем возрасте, чем у женщин.
- Выходит, группы риска - пожилые люди (у них часто бывает остеопороз) и молодые, которые сталкиваются с переохлаждением и перегрузками?
- Да. Либо в анамнезе профессиональные занятия спортом. Как правило, профессиональный спорт в молодом возрасте - это травмы, микротравмы, большие перегрузки, что приводит к развитию классического деформирующего артроза. Это тоже является показанием для замены сустава.
Какие могут быть осложнения после эндопротезирования
- Какие возможны осложнения после такой операции?
- Осложнения эндопротезирования тазобедренного сустава бывают ранние и поздние.
Ранние - те, которые возникают непосредственно сразу после операции или в течение месяца. Все, что после месяца после операции, - это поздние осложнения.
К ранним осложнениям относятся нагноение послеоперационной гематомы, то есть местные инфекционные осложнения, септические осложнения. Может быть вывих эндопротеза - как в раннем, так и в более позднем периоде.
Поздние осложнения - расшатывание эндопротеза. Оно также может быть септическим и асептическим. Эндопротез теряет фиксацию, нарушается связь между эндопротезом и костью, он начинает расшатываться, появляются микродвижения, формируются костные дефекты, и это требует ревизионного эндопротезирования.
В более поздние сроки могут возникать вывихи. Если это ранний вывих, то причина - либо грубое нарушение правил поведения с эндопротезом и правил реабилитации, либо технические ошибки при установке эндопротеза. Если он установлен неправильно, компоненты находятся в нерекомендованном положении, тогда может произойти вывих.
Вывихи в более позднем периоде возникают вследствие износа и трения, когда изнашивается полиэтиленовый вкладыш. В таком случае теряется фиксация головки в вертлужной впадине, и она начинает вывихиваться.
Следующее осложнение - перипротезные переломы, они могут возникать вследствие расшатывания эндопротеза. Это когда ломается кость - чаще всего бедренная.
Либо вследствие каких-то травматических факторов возникает высокоэнергетическая травма: дорожно-транспортное происшествие или падение с высоты. Тогда бедренная кость ломается, и эндопротез оказывается между обломками. В таком случае также требует замена этого эндопротеза, использование ревизионной системы. Проводится остеосинтез костной ткани вокруг эндопротеза, для того чтобы восстановить фиксацию и функционирование этого протеза.
Может быть перипротезная или гетеротопическая оссификация (Это когда образуются костные оссификаты - патологические костные образования в толще мягких тканей. - Ред.), как правило, между верхней частью бедренной кости, вертелом и краем вертлужной впадины.
Потом они настолько разрастаются, что вызывают боль и ограничивают движения в суставе. И это также, как правило, требует ревизионного протезирования и удаления этих оссификатов.
- А из-за чего возникают эти оссификаты?
- Мы проводили исследования, и, как правило, причиной такой оссификации является длительная операция. Оссификация возникала почти у всех пациентов, у которых операция была продолжительной либо проводилась травматично, с большой послеоперационной гематомой. Когда послеоперационный период протекает таким образом, вероятность образования гетеротопических оссификатов увеличивается.
Еще одним осложнением является послеоперационный парез нерва.
То есть всегда нужно держать руку на пульсе и быть на связи с врачом, постоянный контакт обязателен.

Врач рекомендует первые три месяца нагружать сустав максимально щадяще. Фото: tf-g.com.ua
Как правильно восстанавливаться и есть ли профилактика
- Что касается восстановления после операции: есть такое мнение, что в первый день нужно вставать и ходить, иначе потом не пойдешь. Это правда?
- Сейчас в мире есть такие тенденции, что даже из операционной пациент выходит почти без дополнительной опоры или с одним костылем и получает полную нагрузку. Мы к относимся к ранней осевой нагрузке более осторожно, придерживаемся более щадящей тактики реабилитации.
Почему? Потому что эндопротез, если он бесцементный, устанавливается с использованием механических свойств кости во время операции. А затем происходит процесс остеоинтеграции - врастания кости в поверхность эндопротеза. И наступает так называемая вторичная или пожизненная биологическая фиксация. Этот процесс длится три месяца. Поэтому мы все-таки придерживаемся мнения, что первые три месяца нужно обеспечить максимально щадящий режим на сустав, это нагрузка в 25% и так далее.
Что касается вертикализации пациентов в целом, мы обычно на второй день после операции поднимаем пациента, и он уже начинает ходить. С пациентом работает реабилитолог каждый день: поднимает, обучает, как правильно пользоваться туалетом, ходить по лестнице, обуваться, одеваться-раздеваться и так далее. То есть даем все необходимые навыки.
Это делается для того, чтобы пациент максимально восстановился и вернулся к повседневной жизни, восстановился настолько полно, насколько это возможно.
- А вообще существует профилактика проблем с тазобедренным суставом? Например, следить за костями, принимать кальций, витамин D? Для женщин, возможно, менопаузальная гормональная терапия. Что помогает? Что вообще должны делать пациенты?
- От питания развитие той или иной патологии зависит незначительно. В большей степени все зависит от активности пациента и контроля массы тела.
Как правило, обычный деформирующий артроз или коксартроз возникает у пациентов с избыточной массой тела. В большинстве случаев. Поэтому соблюдение режима питания, контроль веса, избегание перегрузок - залог длительного функционирования и сохранения собственных суставов.
Также важна профилактика и ранняя диагностика дисплазии. У нас часто было, что необследованная девочка или мальчик шли в легкую атлетику или в другой профессиональный спорт, а у ребенка дисплазия. Некоторые даже были чемпионами, а в возрасте 35-40 лет человек становился инвалидом со значительными изменениями в тазобедренных суставах, диспластическим артрозом, которым требуется эндопротезирование.
У меня было много таких пациентов - и футболисты из нашей сборной, из “Динамо Киев”, атлеты, легкоатлеты, борцы.
Поэтому патология должна выявляться в детском возрасте, если она врожденная. А профилактика приобретенных проблем - это избегать перегрузок, переохлаждений и особенно избыточного веса.
- Как выглядит человек с патологией тазобедренного сустава? По каким симптомам можно заподозрить проблему?
- Если говорить о пациентах с патологией тазобедренного сустава (асептический некроз или деформирующий артроз), то будет боль, ограничение движений, гипотрофия мышц.
Часто люди замечают, что нога со стороны пораженного сустава становится тоньше - возникает атрофия мышц, поскольку объем движений уменьшается. Появляется укорочение конечности за счет контрактуры, а это ограничивает трудоспособность и ухудшает качество жизни.
- Когда люди обращаются к врачу?
- Очень часто бывает так, что сначала их беспокоят боли в спине, а тазобедренный сустав как будто не болит. Пациента лечат неврологи, а потом он приходит к нам - и мы уже видим характерную походку, ограничение движений, контрактуру, укорочение.
Назначаем рентген, делаем снимок, а там проблема в тазобедренном суставе. И выясняется, что изменения в позвоночнике были вторичны, они были вызваны ограничением движений и укорочением конечности. Такое тоже очень часто бывает.
- А что касается цены вопроса по замене сустава, какая она? Наверное, кусается.
- Сейчас в нашем Институте ортопедии в основном все операции эндопротезирования проводятся за счет государства, Национальной службы здоровья - финансирование есть.
Мы имеем достаточное количество бесплатных эндопротезов, все пациенты, военнослужащие обеспечиваются. Люди становятся в очередь - и мы их вызываем. Есть общий национальный реестр, и в соответствии с очередью мы оперируем пациентов. Это бесплатно.

Как правило, обычный деформирующий артроз или коксартроз возникает у пациентов с избыточной массой тела – поэтому так важен контроль за питанием. Фото: pexels.com
Цена вопроса
В Украине операции по эндопротезированию суставов проводятся за счет государства через Программу медицинских гарантий. Программа включает госпитализацию, операцию и анестезию и поставку эндопротезов, закупаемых государством. Пациенты становятся в электронную очередь и имеют право на бесплатное лечение.
Операция, госпитализация и анестезия покрываются государством в рамках данного пакета, если пациент проходит лечение в учреждении, имеющем договор с НСЗУ.
Любой гражданин Украины с медицинскими показаниями может зарегистрироваться в электронной очереди, независимо от места проживания.
Участники войны (ветераны) имеют приоритет в очереди.
В частных случаях пациенты доплачивают за дополнительные материалы или расходники, анестезию, лекарства или услуги, не включенные в договор с НСЗУ, либо хотят получить импланты более высокого класса, которых нет в государственных закупках.
Цены на замену тазобедренного сустава в Украине в частных клиниках
- Приватные операции по замене суставов начинаются примерно от 50 000–60 000 грн (без импланта) и могут превышать 90 000–120 000 грн с качественными протезами и полным пакетом услуг.
- Средние рыночные предложения на полный «под ключ» пакет замены тазобедренного сустава оцениваются ориентировочно от 8000 до 12 000 USD.
Виды эндопротезов
По фиксации:
- Цементные - быстро и надежно фиксируются, чаще применяются у пожилых пациентов.
- Бесцементные - кость врастает в протез, служат дольше, предпочтительны для молодых и активных.
- Гибридные - компромиссный вариант при разном качестве костной ткани.
По объему:
- Тотальные - полная замена сустава, современный стандарт.
- Частичные - применяются ограниченно, в основном у пожилых.
По материалам:
- Металл–пластик - надежно и доступно.
- Керамика–пластик - оптимальный баланс цены и износа.
- Керамика–керамика - минимальный износ, самый долговечный и дорогой вариант.
- Универсальным выбором считается бесцементный тотальный протез с керамическими компонентами (если позволяет состояние кости).